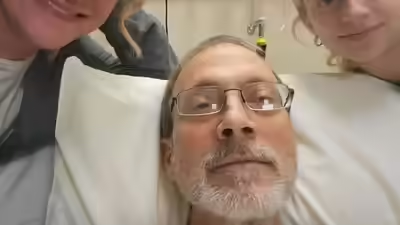
Um homem de 58 anos morreu nos Estados Unidos depois que atrasos na aprovação do seguro supostamente o impediram de receber a tempo um tratamento contra o câncer que poderia prolongar a vida, de acordo com relatos da mídia.Eric Tennant, instrutor de segurança em mineração de Bridgeport, West Virginia, foi diagnosticado em 2023 com colangiocarcinoma em estágio 4, um câncer raro e agressivo do ducto biliar que se espalhou para outras partes de seu corpo.Após mais de dois anos de quimioterapia e radiação, Tennant foi identificado no início de 2025 como um candidato adequado para histotripsia, um procedimento não invasivo que utiliza ondas de ultrassom para atingir tumores hepáticos.Os seus médicos estavam prontos para prosseguir, mas a sua seguradora, a Public Workers Insurance coverage Company (PEIA), que tem parceria com a UnitedHealthcare, negou a cobertura, dizendo que o tratamento “não period clinicamente necessário”.
Recursos falham, custos muito altos
A família de Tennant interpôs vários recursos, apresentando registos médicos e pareceres de peritos, mas os pedidos foram repetidamente rejeitados.O procedimento teria custado cerca de 50.000 dólares do próprio bolso, forçando a família a considerar recorrer às suas poupanças para a reforma.“As pessoas não deveriam ter que implorar para obter ajuda, especialmente para algo que já estão pagando”, disse sua esposa Rebecca.Embora a família não esperasse uma cura, eles acreditavam que o tratamento poderia ter prolongado a vida de Tennant e melhorado a sua qualidade.A seguradora acabou por reverter a sua decisão em maio de 2025 – alegadamente após investigações da comunicação social – mas nessa altura a condição de Tennant já se tinha deteriorado. Ele não period mais elegível para o procedimento.Posteriormente, ele foi colocado em cuidados paliativos e morreu em setembro de 2025.“Ele não tinha medo de morrer, mas não queria morrer”, disse Rebecca. “Você poderia dizer no último dia que ele estava lutando contra isso.”O caso chamou a atenção para a controversa prática de autorização prévia, segundo a qual as seguradoras devem aprovar os tratamentos antes de serem realizados.Um relatório da KFF descobriu que mais de um quarto dos médicos norte-americanos entrevistados disseram que a autorização prévia levou a eventos adversos graves nos pacientes. Cerca de 8% disseram que resultou em incapacidade, defeitos congênitos ou morte.As seguradoras argumentam que o processo funciona como uma salvaguarda para garantir o uso adequado dos tratamentos, especialmente os mais novos ou experimentais.A UnitedHealthcare disse que há evidências limitadas sobre a eficácia da histotripsia e seu impacto na sobrevivência.Desde então, o caso de Tennant gerou ações legislativas na Virgínia Ocidental.Uma nova lei, assinada em 31 de Março pelo Governador Patrick Morrisey, permite que os pacientes optem por tratamentos alternativos clinicamente apropriados, de custo igual ou inferior, sem necessidade de nova aprovação.A lei também exige prazos de resposta mais rápidos para casos urgentes e deverá entrar em vigor em 10 de junho.Os legisladores disseram que a medida visa reduzir atrasos durante janelas críticas de tratamento e dar aos pacientes maior flexibilidade nas decisões de cuidados.Rebecca Tennant disse que o acesso anterior à histotripsia poderia ter ajudado a controlar o tumor no fígado do seu marido.“A decisão da companhia de seguros não apenas atrasou o atendimento. Fechou portas”, disse ela.